ما هو سرطان الجلد (Skin Cancer)
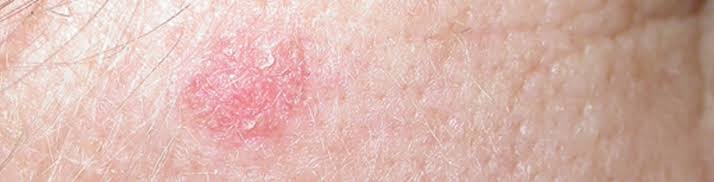
سرطان الجلد هو نمو خبيث لخلايا في الجلد، مما يؤدي لورم في الجلد يُمكن رؤيته غالباً بالعين المجردة. قد يؤدي سرطان الجلد الى أعراض كظهور ورم مؤلم أو مُنتفخ. يُعتبر سرطان الجلد حالة شائعة. توجد ثلاثة أنواع رئيسية لسرطان الجلد، ويتعلق الأمر بنوع الخلايا التي ينشأ منها السرطان. أمور عديدة قد تؤدي لسرطان الجلد، أبرزها التعرض لأشعة الشمس أو مصادر الأشعة الفوق بنفسجية الأخرى. يتم علاج سرطان الجلد وفقاً لنوعه، وتشمل امكانيات العلاج المعالجة الجراحية، العلاج بالأشعة والعلاج الكيميائي. من المهم الذكر أن العلاج يشفي من سرطان الجلد في الكثير من الأحيان، اذا ما اكتشف سرطان الجلد مُبكراً.
احصائيات عن سرطان الجلد
يُعتبر سرطان الجلد من الحالات الشائعة، وخاصةً بعد التقدم في السن، حيث يرتفع الاحتمال للاصابة بأنواع سرطان الجلد لدى كبار السن. كما أن سرطان الجلد يُصيب الرجال أكثر من النساء. تُقدر الاحصائيات بأن سرطان الجلد يُصيب حوالي ثلاثين شخصاً من بين كل مئة ألف شخص. وينتشر سرطان الجلد لدى بيض البشرة بشدة أكثر من غيرهم، وخاصةً في الغرب.
أنواع سرطان الجلد
لسرطان الجلد عدة أنواع ويتعلق الأمر بالخلايا التي ينشأ منها السرطان، فيُسمى وفقاً لاسم الخلايا. يُمكن تصنيف سرطان الجلد الى ثلاثة أنواع رئيسية وهي الأكثر انتشاراً:
سرطان الخلايا القاعدية (Basal Cell Carcinoma): ويُعتبر الأكثر شيوعاً، ويُصيب كبار السن. غالباً ما يؤدي لظهور ورم أو جرح في منطقة الوجه، والأنف خاصةً، ويُمكن علاجه بعملية جراحية لاستئصاله وأحياناً تكون الحاجة للعلاج بالأشعة.
السرطانة الحرشفية الخلايا (SCC- Squamous Cell Carcinoma): ويُعتبر أقل انتشاراً من حالات سرطان الخلايا القاعدية.
يؤدي لظهور أورام أو افات في الجلد، قد تؤدي لنزيف أو ورم. تُعتبر السرطانة الحرشفية الخلايا أكثر خطورة من سرطان الخلايا القاعدية حيث من الممكن أن تنتشر في الجسم.
أساس علاج السرطانة الحرشفية الخلايا هو العمليات الجراحية لاستئصال السرطان، وفي حالات مُعينة يُمكن العلاج بالأشعة والعلاج الكيميائي.
الورم الميلاني/ الورم الأسود/ الورم الميلانيني أو الميلانوما (Melanoma): وهو أقل أنواع سرطان الجلد وينشأ من الخلايا الصابغة للجلد، وهي مجموعة من الخلايا والتي تُعطي للجلد لونه.
يُعتبر الورم الميلاني أكثر أنواع سرطان الجلد خطورةً وذلك لأنه قد ينتشر في جميع أعضاء الجسم ويؤدي للوفاة. نظراً لأهمية وخطورة الورم الميلاني، سيتم الحديث عنه في هذا المقال.
غالباً ما يُصنف الأطباء سرطان الجلد الى الأورام الميلانية والغير ميلانية، نظراً للاختلاف في الخطورة وامكانيات العلاج.
عوامل خطورة الورم الميلانيني
هناك عدة عوامل تزيد من احتمال الاصابة بالورم الميلانيني (Melanoma) وهي:
الأشعة الفوق بنفسجية (UV- Ultraviolet):والأشعة الفوق بنفسجية هي أشعة الشمس. والتعرض لأشعة الشمس هو العامل الرئيسي للاصابة بسرطان الجلد وبالورم الميلانيني تحديداً، وخاصةً عند التعرض بشدة لأشعة الشمس.
الحروق:والقصد الحروق التي تتكون فيها التقرحات والفقاعات، أي حروق من الدرجة الثانية على الأقل.
لون العيون الشعر، أو الجلد: حيث أن أصحاب العيون الزرق أو الخضر أكثر عرضةً للاصابة بالورم الميلانيني من غيرهم. كذلك أصحاب الشعر الأشقر والأحمر، وبيض البشرة.
النمش: ان وجود النمش يزيد من احتمال الاصابة بالورم الميلانيني.
الشامات: وجود بعض الشامات في الجلد، قد تؤدي الى الورم الميلانيني.
يتعلق الأمر بمواصفات الشامات، وسيتم ذكرها لاحقاً.
تاريخ سابق للورم الميلانيني: وجود الورم الميلانيني في السابق، يزيد من احتمال الاصابة به مرة أخرى.
التاريخ العائلي: وجود الورم الميلانيني لدى أحد أقرباء العائلة، يزيد من احتمال الاصابة به.
العوامل الوراثية: هناك أهمية محدودة للعوامل الوراثية، وتغييرات في الجينات تزيد من احتمال الاصابة بسرطان الجلد.
جفاف الجلد المُصطبغ (Xeroderma pigmentosum): وهو مرض جلد يُصيب بيض البشرة ويؤدي الى جفاف الجلد وتيبسه ويزيد من احتمال الاصابة بالورم الميلانيني.
المهق (Albinism): وهو أيضاً داء يُصيب الجلد ويؤدي الى انعدام لون للجلد.
الشامات والورم الميلانيني
الشامة (Mole) هي بُقع جلدية تظهر على جميع مناطق الجلد لدى الانسان. الشامة هي عبارة عن تكاثر الخلايا الصبغية في الجلد (Melanocytes)، مما يجعلها تكون بُنية اللون. في حالات ما، وهي قليلة، قد تتحول الشامات الى أورام سرطانية وتؤدي للورم الميلانيني (Melanoma) وذلك يكون في الحالات التالية:
· وجود الشامات الخلقية (الوحمات) وخاصةً كلما ازداد حجمها .
· عدد الشامات: حيث أن ازدياد عددها لأكثر من مائة يزيد من احتمال الاصابة بالورم الميلانيني.
الشامات الغير مُنتظمة من حيث اللون، الحجم، والجوانب.
يُنصح دائماً باستشارة طبيب جلد مُختص اذا ما ظهرت هذه الحالات.
هناك عدة تغييرات تُنذر بتحول الشامات الى أورام سرطانية، وهي:
عدم الانتظام: من حيث الشكل وعدم انتظام الجوانب، فتكون عندها غير مدورة وتكون الجوانب مُتعرجة وغير مُنتظمة.
اللون: وجود لونين أو أكثر، أو تغير اللون مع الزمن.
الحجم: اذا ما كان قُطر الشامة أكثر من ستة ملم.
تقدم الشامة وازدياد حجمها أو تغير شكلها.
عادةُ لا تحتاج الشامات لعلاج ما، لكن عند ظهور هذه التغييرات يجب استشارة الطبيب وقد تكون هناك حاجة لاجراء عملية جراحية لاستئصال الشامة.
أعراض وعلامات الورم الميلانيني
قد يظهر الورم الميلانيني من احدى الشامات في الجلد، أو أنه يظهر في منطقة عديمة الشامات في الجلد. كما أن الورم الميلانيني يُعتبر خطيراً لأنه ذو قدرة على الانتشار لأعضاء الجسم مما يؤدي لأعراض أخرى. عديدة هي الحالات التي يُكتشف الورم الميلانيني بعد أن انتشر للجسم.
أهم علامات الانذار لوجود الورم الميلانيني هي التغييرات التي تحدث في الشامات، كزيادة حجمها، تغير اللون، تغير الشكل وعدم الانتظام. اذا ما لاحظت أية تغييرات في الشامات في الجسم، عليك التوجه للطبيب. الأعراض والعلامات التي قد تظهر في الشامات هي:
ارتفاع الشامات وتضخمها.
تقشر الشامة.
نزيف الشامة.
ظهور قرح في الشامة.
تغييرات في الجلد، مثل الانتفاخ أو الاحمرار.
احساس بالحكة أو احساس حارق في الجلد.
الألم في مكان الورم: وقد يؤدي الورم الى ألم في الجلد، الا أن ذلك يحدث في المراحل المتقدمة.
ظهور ورم بارز ومنتفخ تحت الجلد.
قد تظهر هذه العلامات في الشامات أو في جلد عديم الشامات.
يُمكن أن يظهر الورم الميلانيني في أي مكان في الجسم، الا أنه ينتشر في جلد الظهر والأطراف، أو في الوجه والرقبة. قليلاً ما يظهر الورم الميلانيني في كف اليد، كف القدم، الأصابع، أو في الأغشية المخاطية في الفم، المُستقيم أو الجهاز التناسلي.
قد يؤدي الورم الميلانيني الى أعراض عديدة بسبب انتشاره الى أعضاء أخرى عدا الجلد. قد ينتشر الورم الميلانيني الى الأعضاء التالية:
العقد اللمفاوية (Lymph Nodes): وهي الأكثر عرضةً للاصابة.
ويؤدي الأمر الى انتفاخ العقد اللمفاوية.
غالباً ما تُصاب العقد اللمفاوية الموجودة في الأبط أو في الارب (أي أعلى الفخذ، حيث يتصل بالبطن).
الجلد: قد ينتشر الورم الميلانيني الى مناطق أخرى من الجلد ويؤدي لأورام وأعراض مُشابهة للورم الرئيسي.
الكبد: اذا ما انتشر الورم الميلانيني الى الكبد، فانه يؤدي لألم البطن اليُمنى الأعلى، اليرقان، وأعراض أخرى اثر اصابة الكبد.
الأمعاء الدقيقة: اصابة الأمعاء الدقيقة قد تؤدي لألم البطن أو القيء أو النزيف مما يؤدي لظهور دم في البراز.
الدماغ: وعندها يؤدي لأعراض عصبية، كألم الرأس، عدم وضوح الرؤية، الارتباك، النوبات الدماغية، ضعف العضلات، وأخرى عديدة.
الرئتين: مما يؤدي للسعال، ضيق النفس وأعراض اخرى.
العظام: ويؤدي لألم في العظام أو كسور فيها.
فقدان الوزن البارز.
من المهم الذكر أن سرطان الجلد أو الورم الميلانيني قد يكون عديم الأعراض، الا أن التغييرات والعلامات التي تبرز في الجلد تجعل تشخيصه سهلاً نسبياً.
تشخيص الورم الميلانيني
يبدأ الطبيب بتشخيص الورم الميلانيني من خلال التاريخ المرضي، فيسأل عن عوامل الخطورة للاصابة بالورم الميلانيني أو عن وجود شامات في الجلد، أو شامات خلقية عند الولادة. كما أن الطبيب يسأل عن التغييرات التي قد تحدث في الشامات وعن الأعراض التي قد تُصيب المريض.
الا أن الفحص الجسدي هو من أهم الأمور التي تُساعد على تشخيص الورم الميلانيني. حيث أن ملاحظة التغييرات التي تظهر في الشامات تقود الطبيب الى التشخيص عادةً. كما يتم فحص العقد اللمفاوية بدقة.
اذا ما لاحظ الطبيب علامات تدل على وجود الورم الميلانيني، سيقوم باجراء خزعة (Biopsy) أي استخراج عينة من الورم ومن ثم فحصها تحت المجهر. يُساعد هذه الاختبار على تشخيص الورم بشكل نهائي، نوعه ويُساعد على تحديد مرحلة الورم الميلانيني. قد يتم استخراج عينة من العقد اللمفاوية أيضاً لتشخيص انتشار الورم الميلانيني اليها، وغالباً ما يتم استخراج العينة من العقد اللمفاوية خلال العمليات الجراحية لاستئصال الورم.
قد يقوم الطبيب باجراء اختبارات أخرى وذلك لتشخيص انتشار الورم الميلانيني:
تعداد الدم الكامل (CBC- Complete Blood Count): والهدف من اختبار الدم هو اكتشاف فقر الدم اذا وجد.
اختبار انزيمات الكبد: وقد تكون الانزيمات مرتفعة اذا ما انتشر الورم للكبد.
التصوير بالأشعة السينية للصدر (CXR- Chest X-Ray): والهدف منه اكتشاف انتشار الورم الميلانيني للرئتين.
التصوير الطبقي المحوسب (CT- Computerized Tomography): والهدف منه اكتشاف انتشار الورم الميلانيني في الأعضاء المختلفة. يمكن تصوير قسم معين من الجسم كالدماغ فقط، أو تصوير الجسم من الرأس وحتى الحوض.
اختبارات أخرى قد يستخدمها الطبيب: التصوير بالرنين المغناطيسي (MRI- Magnetic Resonance Imaging)، والتصوير المقطعي بالاصدار البوزيتروني (PET- Positron Emission Tomography).
تصنيف مراحل الورم الميلانيني
يتم تصنيف الورم الميلانيني الى أربعة مراحل أساسية، ويتعلق الأمر بعدة معايير:
عمق الورم الميلانيني.
ظهور قرح في الورم الميلانيني.
انتشار الورم الميلانيني للعقد اللمفاوية.
انتشار الورم الميلانيني للأعضاء الأخرى.
كلما تقدم الورم الميلانيني تكون المرحلة مُتقدمة أكثر، حيث أن المرحلة الأولى هي المرحلة التي يكون فيها الورم موضعياً، فيما المرحلة الرابعة هي المرحلة التي يكون فيها الورم مُنتشراً. غالباً ما يُمكن تصنيف الورم الميلانيني بُمساعدة الفحص الجسدي والاختبارات أعلاه. في الكثير من الأحيان، فان تحديد عمق الورم وانتشار الورم للعقد اللمفاوية يتم خلال العملية الجراحية لاستئصال الورم الميلانيني وعلاجه. أي أن تصنيف مراحل الورم الميلانيني يكون خلال العملية الجراحية لعلاج الورم الميلانيني وليس قبلها في الكثير من الحالات.
علاج الورم الميلانيني
أهداف علاج الورم الميلانيني هي:
استئصال الورم الميلانيني بأكمله.
تحديد انتشار الورم الميلانيني للعقد اللمفاوية.
الوقاية من انتشار الورم الميلانيني الى أعضاء الجسم.
في حال وجود النقائل، فان أهداف العلاج هي: التخلص من النقائل (Metastases)، أو تقليصها، الوقاية من انتشار اخر للورم الميلانيني.
الحفاظ على راحة المريض وعلى مستوى حياة جيد.
امكانيات العلاج المتوفرة لعلاج الورم الميلانيني هي:
المعالجة الجراحية لاستئصال الورم الميلانيني أو النقائل.
المُعالجة المناعية (Immunotherpay): أدوية تُشجع الجهاز المناعي على مُهاجمة الورم الميلانيني.
العلاج الكيميائي.
العلاج بالأشعة.
يتم تحديد العلاج وفقاً لمرحلة الورم الميلانيني.
المُعالجة الجراحية
المُعالجة الجراحية هي عملية جراحية بالتخدير الكلي، وخلالها يتم استئصال الورم الميلانيني بأكمله. كما يتم استئصال سنتيمتر أو أكثر من الجلد المُحيط بالورم الميلانيني، وذلك لتقليل احتمال تنكس الورم الميلانيني. غالباً فان العملية الجراحية تتم خلال فترة قصيرة، ويُمكن الخروج من المُستشفى خلال يوم أو اثنين. في حالات مُعينة قد يزرع الجراح جلداً في مكان الاستئصال. بالاضافة الى ذلك، فان استئصال العقد اللمفاوية أو استخراج عينة منها، وتحديد انتشار الورم اليها يتم خلال العملية الجراحية.
تُجرى العملية الجراحية لاستئصال الورم الميلانيني في جميع حالات الورم الميلانيني، عدا المرحلة الرابعة عند انتشاره لعدة أعضاء في الجسم.
يمكن اجراء العمليات الجراحية لاستئصال النقائل، في حال كانت واحدة فقط ويمكن استئصالها. غالباً ما يتم استئصال نقائل الدماغ أو الكبد أو الرئتين، الا أن الأمر يختلف من حالة لأخرى.
جراحة العقد اللمفاوية
اذا ما كان الورم مُنتشراً للعقد اللمفاوية خلال الفحص الجسدي، أو أن الأمر ظهر في الاختبارات التصويرية، يجب استئصال العقد اللمفاوية. في حال عدم انتشار الورم للعقد اللمفاوية، يجب خلال العملية الجراحية اجراء اختبارات لتحديد انتشار الورم الميلانيني اليها. يتم استئصال العقد اللمفاوية في الحالات التي يكون فيها الورم مُنتشراً اليها.
المُعالجة المناعية
المعالجة المناعية هي أدوية تعمل على تشجيع الجهاز المناعي لمهاجمة الخلايا السرطانية وقتلها. بذلك فان الخلايا السرطانية تموت ويقل الورم الميلانيني. تُستخدم المعالجة المناعية كعلاج اضافي للمعالجة الجراحية، وذلك في الورم الميلانيني من المرحلة الثانية والثالثة. الهدف من استخدام العلاج الاضافي هو تقليل الاحتمال لعودة الورم الميلانيني مرة أخرى بعد الجراحة. الأدوية المُستعملة هي:
انترفيرون الفا (Interferon- Alpha): وهو الأكثر استعمالاً ويُمكن تناوله عن طريق الوريد عدة مرات في الأسبوع، أو كحقنة مرة في الأسبوع. أثبتت الدراسات أن تناول الانتيرفرون ألفا بعد العملية الجراحية ولمدة قد تمتد 12 شهراً، يُقلل من احتمال تنكس الورم الميلانيني. رغم نجاعته، فان الانتيرفيرون ألفا ليس ناجعاً في جميع الحالات، كما أن أعراضه الجانبية كثيرة وأهمها:
– الأعراض المُشابهة للانفلونزا: الحرارة المرتفعة، ألم العضلات والمفاصل، القشعريرة.
– الاكتئاب.
– ضرر للكبد قد يؤدي لارتفاع انزيمات الكبد.
لذا يجب على الطبيب تحديد ضرورة العلاج بالانتيرفرون ألفا.
IL-2: هو مادة موجودة في الجسم وتعمل على تفعيل الجهاز المناعي.
كذلك الأمر عند تناولها.
يتم تناول الدواء عن طريق الوريد في المستشفى، لمدة 5 أيام، مرتين في الشهر.
ان العلاج بال IL-2 يُضيف 5-10 سنوات لمرضى الورم الميلانيني.
ويتم تناوله كعلاج اضافي بعد الجراحة أو لعلاج حالات الورم الميلانيني من المرحلة الرابعة (أي عند وجود نقائل). أهم الأعراض الجانبية هي:
– ضغط الدم المنخفض.
– اضطراب نظم القلب.
– تراكم السوائل في الرئتين مما يؤدي للسعال وضيق النفس.
العلاج الكيميائي
العلاج الكيميائي هو علاج بأدوية تُبطئ تكاثر الخلايا أو تُوقفه كلياً. يؤثر العلاج الكيميائي على الخلايا التي تتكاثر بسرعة (كخلايا السرطان) وبذلك يمكن علاج السرطان، كلياً أو جزئياً. الا أن لهذه الأدوية أعراض جانبية وخاصةً على الأنسجة التي تتكاثر خلاياها بسرعة كخلايا الدم، الجهاز الهضمي وأخرى. أغلب الأدوية الكيميائية تُعطى عن طريق الوريد وليس بالفم، ويتم تناولها مرة في الأسبوع ولمدة عدة أسابيع. كل دورة علاج هي عبارة عن عدة أسابيع من تناول الأدوية الكيميائية.
نادراً ما يتم استخدام العلاج الكيميائي لعلاج الورم الميلانيني، وذلك نظراً لفاعلية ونجاعة العلاج المناعي.
العلاج بالأشعة
العلاج بالأشعة يعني توجيه أشعة سينية (X- Ray) عالية الطاقة الى العضو المصاب بالسرطان. يؤدي الأمر الى ضرر للخلايا السرطانية، وبذلك يُسبب موتها. كما أن العلاج بالأشعة يمنع خلايا السرطان من الانتشار.
يُستخدم العلاج بالأشعة لعلاج النقائل في حالات الورم الميلانيني المُنتشر، والتي لا يُمكن علاجها بالجراحة. غالباً ما يُستخدم العلاج بالأشعة لعلاج نقائل الدماغ.
ترصد الورم الميلانيني
الورم الميلانيني هو أحد الأورام التي يُمكن أن تتنكس وتعود للظهور، في نفس المكان أو في جزء اخر من الجسم. لذا من المهم مُتابعة حالات الورم الميلانيني التي تم علاجها، وترصدها لاكتشافها مُبكراً. يكون الترصد من خلال زيارة الطبيب كل عدة أشهر واجراء اختبارات الدم والختبارات التصويرية، لترصد الورم الميلانيني والتأكد من عدم ظهوره.
الوقاية من الورم الميلانيني والفحص الذاتي
من المُفضل الوقاية من الورم الميلانيني، وذلك بالحفاظ على الأمور التالية:
تجنب الشمس: عدم التعرض المُكثف للشمس وأشعتها، وخاصةً للأشخاص بيض البشرة.
دهن المراهم والكريمات الواقية من الشمس عند التعرض لأشعة الشمس.
مُتابعة واستشارة الطبيب اذا ما وجدت شامات أو حالات قد تتحول للورم الميلانيني.
مرضى الورم الميلانيني في السابق، أو الأشخاص اللذين لديهم شامات قد تتحول للورم الميلانيني، يجب عليهم القيام بفحص ذاتي:
يجب فحص جميع الشامات على الأقل مرة في الشهر.
يجب فحص الشامات بالنظر وعلى الشخص معرفة التغييرات والعلامات التي قد تُنذر بالورم الميلانيني.
يتم فحص الشامات بعد أن يقف الشخص في مكان مُضيئ ومن ثم ينظر للشامات، وخصوصاً المشبوهة، ويلاحظ وجود تغييرات فيها. يُمكن استخدام مراة أو مُكبر لفحص الشامات.
يجب فحص الشامات في جميع أجزاء الجلد، وحتى في الرأس، الرقبة، الأذنين، الأظافر وكفات اليد والقدم.



 ويكي ان افلام سياحه طبخ مشاهير الابراج وتفسير الاحلام موسوعه الاسئله arab watches
ويكي ان افلام سياحه طبخ مشاهير الابراج وتفسير الاحلام موسوعه الاسئله arab watches